09.07.2025
Migrena (hemicrania, Migraine)

Twórcą nazwy hemicrania był żyjący w II wieku n.e. Galen. [4]
Migrena nie jest tylko bólem głowy, a tym bardziej zwykłym bólem głowy, lecz chorobą, której wyznacznikiem jest najczęściej połowiczy ból głowy z objawami takimi jak mdłości i wymioty, nadwrażliwość na światło i hałas, lecz także niekiedy zaburzenia widzenia, zaburzenia czucia, osłabienia siły mięśniowej kończyn, problemy z mową, zawroty głowy, zaburzenia równowagi .[4]
Na migrenę choruje od 4% do 20% populacji wszystkich ras. W Polsce częstość jej występowania ocenia się na około 10% populacji.[4]
Kobiety chorują na migrenę 2-3 krotnie częściej niż mężczyźni i taki stosunek chorych danej płci jest zbliżony w różnych krajach [4].
Mówi się, że migrena to choroba dziedziczna (obserwacje rodzin, w których wiele osób i kolejne pokolenia cierpią na tę chorobę). Najprawdopodobniej dziedziczenie jest poligeniczne. Rodzinne występowanie migreny sięga 70% [4].
Migrena – kryteria rozpoznania:
Napady bólu głowy trwające od 4 do 72 h i wykazujące następujące cechy:
Dwie z wymienionych:
jednostronna lokalizacja,
pulsujący charakter bólu,
zaostrzenie bólu przez ruch,
nasilenie bólu umiarkowane/ciężkie.
Jedna z wymienionych:
nudności i/lub wymioty, lub
nadwrażliwość na światło i dźwięk.
Podział migren:
Najistotniejszy z praktycznego punktu widzenia podział to:
- Migrena z aurą.
- Migrena bez aury.
Inny podział to:
- Migrena epizodyczna.
- Migrena przewlekła.
Migrena to choroba wieku młodego, często stwierdza się korelację z hormonami i miesiączką.
Wyróżniamy:
- migrenę miesiączkową (napady pojawiają się tylko przed lub w trakcie miesiączki).
- migrenę zależną od miesiączki (napady występują w okresie okołomiesiączkowym i w innym okresie cyklu) [4].
- Migrena z aurą – rzadziej występująca – 25% pacjentów, stwierdza się tu obecność ogniskowych objawów neurologicznych, które poprzedzają napad bólu głowy.
- Migrena bez aury – częstsza – 75 % pacjentów, bez objawów ogniskowych neurologicznych przed napadem bólowym, sam ból głowy migrenowy.
- Migrena przewlekła – ból głowy zajmuje 15 lub więcej dni w miesiącu, przy czym co najmniej przez 8 dni spełnia kryteria bólu migrenowego, w okresie co najmniej 3 miesięcy, częściej kobiety. Wskutek nadużywania prostych leków przeciwbólowych, ergotaminy lub tryptanów migrena epizodyczna i przewlekła przekształca się w codzienny ból głowy, czyli migrenę transformowaną i identyfikujemy ją z polekowym bólem głowy z odbicia. W migrenie transformowanej mamy do czynienia z codziennym bólem głowy, a cechy migrenowe ulegają zatarciu [4].
- U jednego pacjenta mogą występować migreny z aurą, migreny bez aury lub same aury.
Polekowe bóle głowy (Medication Overuse Headache, MOH):
- Warunek wstępny:
- Pobieranie prostych leków p/bólowych, NLPZ, lasmiditanu 2-3 razy w tygodniu (lub 10 dni w m-cu) przez kolejne 3 m-ce, natomiast tryptanów i (lub) preparatów złożonych 8 dni w m-cu przez kolejne 3 m-ce.
- Główni sprawcy:
- analgetyki, tryptany, egrotamina i pochodne, opioidy, benzodwuazepiny, kofeina.
- Szczególne zagrożenie:
- pacjenci pobierający preparaty mieszane (analgetyk z kofeiną /kodeiną = znaczna/szybka łatwość wytworzenia polekowego bólu głowy !!!!!! [18].
- Bóle głowy polekowe występują głównie u pacjentów z migreną i bólem głowy napięciowym oraz migreną w rodzinie. Nie rozwijają ich pacjenci z innymi zespołami bólowymi, bez bólu głowy (przy użyciu tych samych leków) np. choroby reumatyczne, bóle w zmianach zwyrodnieniowych kręgosłupa i stawów [ 18 ]
Aura migrenowa:
- To jeden (lub więcej) neurologiczny objaw ogniskowy trwający 5-60 minut, poprzedzający ból głowy migrenowy [4]. Mówimy wtedy o migrenie z aurą. Może występować również bez bólu głowy. U jednego pacjenta np. mogą występować migreny z aurą, migreny bez aury lub same aury.
- Jest ODWRACALNA! występuje najczęściej po stronie bólu głowy.
Rodzaje aury:
- wzrokowa – najczęstsza – około 90% pacjentów z migreną z aurą, (mroczek migocący-scotoma scintillans, błyski, drgania, zygzaki, ubytki w polu widzenia, różne formy geometryczne, makropsja, mikropsja, częściowe lub całkowite zaniewidzenie na jedno oko),
- czuciowa – drętwienia, mrowienia, parestezje najczęściej dystalnej części kończyny górnej (dłoń) oraz ust i języka, mają charakter wstępujący od dłoni do języka,
- inne przemijające ogniskowe objawy neurologiczne – zaburzenia mowy (afazja, dyzartria), niedowłady połowicze, objawy z pnia mózgu, móżdżku, szumy uszne, diplopia, ataksja, niedosłuch i inne.
- Migrenę z aurą pod postacią przemijającego niedowładu połowiczego nazywamy migreną połowiczoporaźną (hemiplegiczną)-postać rodzinna genetycznie uwarunkowana [1],[4].
Iluzje fortyfikacyjne jako przykład aury wzrokowej:
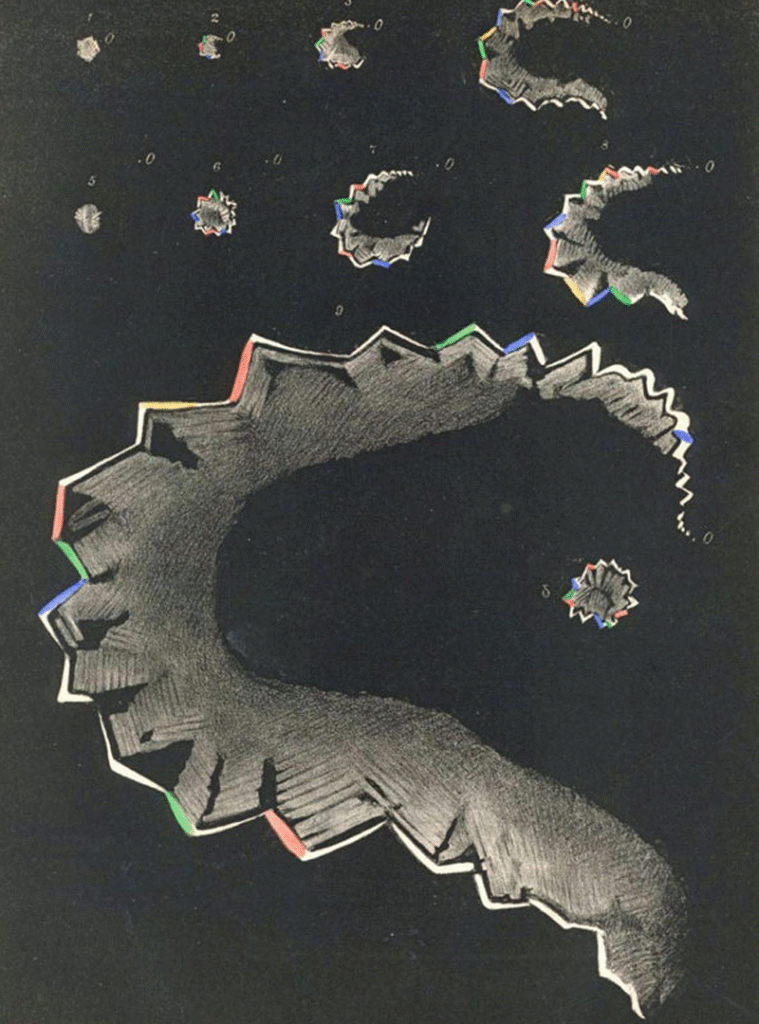
Iluzje fortyfikacyjne jako przykład aury wzrokowej:

Różnicowanie migreny – podstawowe choroby do wykluczenia:
- zakrzepica zatok żylnych OUN,
- rozwarstwienie tętnic domózgowych,
- dysfunkcja stawu skroniowo-żuchwowego,
- zapalenie tętnicy skroniowej,
- jaskra,
- tętniak/malformacja naczyniowa OUN,
- choroby zębów i przyzębia.
Powikłania migreny:
- depresja, niskie poczucie własnej wartości,
- nadużywanie leków przeciwbólowych,
- udar mózgu (migrena z aurą),
- zaburzenia funkcji seksualnych,
- obniżenie jakości życia,
- problemy w związku i w rodzinie, rozwody,
- opuszczanie dni w pracy, nieefektywna praca,
- niska jakość snu, zaburzenia snu,
- pogorszenie sytuacji finansowej.
Patogeneza migreny:
Etiopatogeneza migreny do końca nie została poznana. Uznaje się, że jest to uwarunkowana genetycznie kanałopatia, w powstawaniu której, bierze udział kilka genów. Cechuje ją szczególna skłonność do wzmożonej aktywności naczynioruchowej.
W rozwoju napadu migreny współdziałają:
- Układ naczyniowy.
- Nerw trójdzielny i jego jądra w pniu mózgu.
- Ośrodki w korze mózgu.
Na ten układ oddziałują cz. genetyczne i środowiskowe
Czynniki wyzwalające napad migreny:
- Niektóre pokarmy (czekolada, nabiał, alkohol, przyprawy, owoce, tłuste potrawy, potrawy zawierające glutaminian sodu).
- Leki (nitrogliceryna i jej pochodne, histamina, ranitydyna, estrogeny, nifedypina).
- Związki o silnym działaniu naczynioaktywnym ( histamina, tyramina, fenyloalanina, glutaminian sodu
i czerwień koszelinowa). - Stres i odprężenie po stresie.
- Zmiany hormonalne (miesiączka, owulacja, przyjmowanie leków hormonalnych).
- Post żywieniowy.
- Niedobór snu lub zbyt długi sen.
- Zmęczenie i wysiłek fizyczny.
- Gwałtowne zmiany pogody.
- Jasne światło.
- Kosmetyki, np. perfumy.
Migrena c.d.
- Na ogół migrena trwa całe życie, całkowite jej wyleczenie jest trudne. Częstość napadów migreny bez aury na ogół zmniejsza się w pierwszych dwóch trymestrach ciąży, natomiast w pierwszym trymestrze wzrasta liczba napadów samej aury migrenowej i niejednokrotnie trzeba ją różnicować z TIA
- W okresie przekwitania u 70-75% pacjentek migrena może ustąpić, u niektórych na odwrót, na szczęście są to bóle o mniejszym nasileniu, lecz bardziej przewlekłe
Leczenie migren:
- Edukacja pacjenta
Postępowanie specjalistyczne powinno obejmować edukację pacjenta w zakresie czynników prowokujących napady i ich eliminację. Ważne jest również wyjaśnienie istoty choroby, zapewnienie go, że choroba nie ma ciężkich następstw oraz dokładne omówienie diagnostyki i leczenia. - Leczenie farmakologiczne:
- Doraźne (abortywne)
- profilaktyczne
- Leczenie pozafarmakologiczne.
Migrena przewlekła:
Tu nie zaleca się leczenia doraźnego, gdyż istnieje duże ryzyko rozwinięcia się
polekowego bólu głowy (MOH) i uzależnienia od leków. Zaleca się natomiast leczenie profilaktyczne:
- leki p/padaczkowe (kw. walproinowy, Topiramat),
- toksyna botulinowa,
- leki p/depresyjne (np. Wenlafaksyna, Amitryptylina),
- p/ciało monoklonalne przeciwko receptorowi CGRP – erenumab (dostępny w Polsce),
- p/ciało monoklonalne przeciwko cząsteczce CGRP- fremanezumab (dostępny w Polsce),
- p/ciało monoklonalne przeciwko cząsteczce CGRP – eptinezumab (dostępny w Polsce),
- Gepanty – rimegepant.
Czas leczenia profilaktycznego
– doustne leki 3- 6 miesięcy, leczenie iniekcyjne – 12 miesięcy w przypadku uzyskania poprawy czyli redukcji dni z bólem głowy w miesiącu >50% w ostatnich 3 miesiącach.
Nieprawidłowości leczenia napadu migreny.
- zbyt niskie dawki leku,
- zbyt późne przyjęcie leku,
- nieprawidłowy lek.
Program lekowy leczenia migreny przewlekłej (B.133) – refundowany przez NFZ:
- I linia programu lekowego – toksyna botulinowa typ A (9 m-cy ).
- II linia programu lekowego – leki biologiczne – przeciwciała monoklonalne anty CGRP (erenumab, fremanezumab, eptinezumab), przy nieskuteczności toksyny botulinowej.
Program B-133:
- program jest przeznaczony tylko dla pacjentów z migreną przewlekłą,
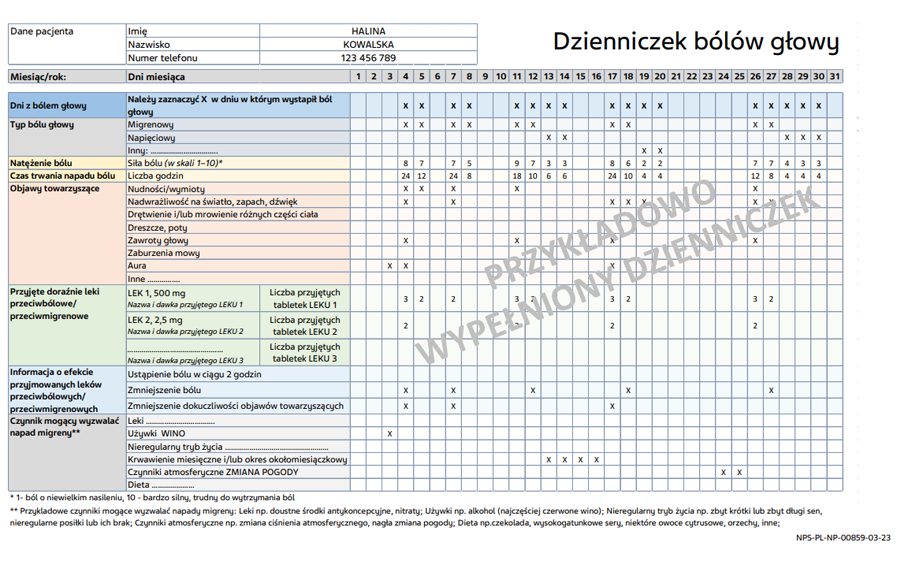
- zasadniczym kryterium kwalifikacji są wyczerpane możliwości farmakoterapii doustnej (zapis w historii choroby pacjenta, analiza dzienniczka bólów głowy danego pacjenta) ,
- przeciwciała monoklonalne (leki II linii w programie) są podawane po niepowodzeniu leczenia toksyną botulinową,
- w ramach programu mamy dostęp do trzech przeciwciał monoklonalnych.
Pozafarmakologiczne metody leczenia migren:
Medycyna poparta dowodami niejednokrotnie nie wystarcza przy leczeniu ciężkich migren, sensowne jest łączenie różnych metod leczenia – medycyny konwencjonalnej i niekonwencjonalnej.
Leczenie migren powinno być holistyczne:
- Z holistycznego punktu widzenia nasze ciało stanowi jedność,
- Ciało jest zdolne do samoregulacji, samoleczenia oraz zachowania stanu zdrowia,
- Struktura i funkcja są współzależne.
Jako lekarze musimy wskazać również pacjentowi jakie są warunki sprzyjające wyleczeniu. Zawsze pytamy o czynniki środowiska zewnętrznego, tj.:
- Odżywianie,
- Nawodnienie,
- Używki (alkohol, nikotyna, kawa, herbata, narkotyki),
- Stres,
- Sen,
- Ruch.
Normalizacja tych czynników środowiska zewnętrznego będzie sprzyjała uzdrowieniu pacjenta.
Pozafarmakologiczne metody leczenia migren c.d
Zmiany stylu życia (rady dla pacjenta):
- ustal regularne pory snu, wstawaj i kładź się spać codziennie o tej samej porze,
- jedz często, regularnie, nie opuszczaj posiłków,
- pij dużo płynów, zwłaszcza w trakcie i po wysiłku min. 2,5 l wody/d,
- ogranicz kawę do 2 filiżanek/d i pij ją regularnie jeśli lubisz,
- prowadź dzienniczek bólów głowy,
- uważaj na pokarmy zawierające tyraminę, fenyloalaninę, fenylefrynę, aspartam, alkohol.
- Suplementy, witaminy:
- Magnez.
- Wit B 12 i inne witaminy z grupy B.
- Cynk.
- Kurkumina.
- Kwas alfaliponowy (tioktanowy).
- Kwasy omega -3.
- Wit E, Wit D3.
- Melatonina
- Koenzym Q. [5].
- Suplementy ziołowe;
- Kadzidłowiec indyjski (Boswellia serrata) – opisane są przypadki klasterowych bólów głowy, które uległy poprawie po Boswelli.
- Złocień maruna (Tanacetum parthenium).
- Lepiężnik (Petasites hybridus).
- Imbir.
- CBD (cannabis), rzadko łagodzą ostry atak bólowy, stosowane raczej w profilaktyce.
Lepiężnik różowy:

Złocień maruna:

Imbir

CBD

Kadzidłowiec indyjski:

Terapia manualna, fizjoterapia: łącznie z farmakoterapią lub osobno potrafi redukować częstotliwość i intensywność bólu. Stosuje się mobilizacje, manipulacje, rozluźnianie mięśniowo-powięziowe, terapię punktów spustowych. Stanowi niejednokrotnie jedyną opcję terapeutyczną w przypadku nietolerancji zastosowanych leków czy np. w ciąży.
Techniki neurostymulacyjne:
CEFALY – emituje mikroimpulsy (prądy Tens) działające na nerwy nadoczodołowe, nerwy nadbloczkowe (napady i profilaktyka). NERIVIO-podobny mechanizm, zalecany do przerywania napadów migreny . GammaCORE-zalecane do przerywania napadów migreny, urządzenie stymuluje impulsami elektrycznymi nerw błędny. sTMS mini-zalecane zarówno do doraźnego przerywania napadów jak i do profilaktyki, urządzenie generuje impuls magnetyczny stosowany przezczaszkowo.
Blokady nerwów: (nerwy potyliczne, nerwy nadoczodołowe, nerwy skroniowe), blokady zwoju skrzydłowo-podniebiennego.
Treningi relaksacyjne, mindfulness (uważność), biofeedback, medytacja, terapie poznawczo – behawioralna (CBT), psychoterapia, hipnoza.
Dekalog migrenika – dziesięć zasad w walce o lepsze życie z chorobą” – jest to zbiór istotnych wskazówek, które mogą pomóc w codziennym funkcjonowaniu z migreną.
Podsumowanie:
- W Polsce z migreną zmaga się już od 4 do 8 milionów osób, a jedynie część z nich wie, że tę chorobę
można i należy leczyć. - Migrena to nie „wymówka” ani zwykły ból głowy, to poważna choroba neurologiczna, która w znacznym stopniu obniża jakość życia, zmniejsza produktywność społeczną, rodzinną i zawodową.
- Choroba jest wyzwaniem nie tylko dla osób zmagających się z nią, ale też dla zdrowia publicznego
– szacuje się, że jest drugą najważniejszą przyczyną niepełnosprawności na świecie i w Europie Zachodniej. - Kluczem do doboru odpowiedniej terapii jest szybka diagnoza i rozróżnienie objawów migreny
od mniej intensywnego bólu głowy. - Każdy pacjent z migreną, powinien prowadzić dzienniczek bólów głowy, dzięki któremu możliwe jest monitorowania przebiegu choroby, leczenia oraz identyfikacji czynnika wyzwalającego napad.
- Oprócz leczenia farmakologicznego osoby z migreną powinny wspomagać się niefarmakologicznymi metodami leczenia.
Dzienniczek bólów głowy dostępny na stronie www.migrena.pl
Literatura:
- Neurologia, tom III, wydanie II, Adam Stępień, 2022.
- Harrison, Neurologia w medycynie klinicznej, tom I, wydanie II, Stephen L. Hauser, Scot Andrew Josephson, 2012.
- Trójdzielno-autonomiczne bóle głowy, wydanie I, Izabela Domitrz, Wojciech Kozubski , 2019.
- Migrena, Izabela Domitrz, 2018.
- Koniec z migreną, 150 sposobów na powstrzymanie bólu, Aleksander Mauskop, MD, 2023.
- Jak radzić sobie z migreną? Dr Katy Munro, 2023.
- Medycyna Bólu, Analiza przypadków klinicznych, Ból głowy i twarzy, Steven D. Waldman , redakcja wydania polskiego Jerzy Wordliczek, 2023.
- Bóle głowy – przypadki kliniczne, pod redakcją Izabeli Domitrz i Marcina Straburzyńskiego , 2019.
- Migrena przewlekła, podręcznik wykonywania iniekcji Botox ( toksyna botulinowa typ A ), 2017.
- Praktyczne aspekty leczenia migreny przewlekłej toksyną botulinową typ A, Magdalena Boczarska Jedynak, Jarosław Sławek, www.ptneuro.pl, 2017.
- PTBG, Migrena News 2022, 4, Program Lekowy B.133 leczenia migreny przewlekłej: najważniejsze aspekty, Piotr Chądzyński.
- PTBG (Polskie Towarzystwo Bólów Głowy) Zalecenia – standardy leczenia migreny.
- PTBG, Migrena News 2022, 1, VIII Zjazd Polskiego Towarzystwa Bólów Głowy, 7-9.04.2022.
- Współczesne poglądy na patofizjologię migreny ( M.Glaubic-Łątka ,D.Łątka ,W.Bury ,K.Pierzchała )2023.
- Botox. Toksyna botulinowa typu A. Charakterystyka produktu leczniczego. Allergan 2015.
- Badania diagnostyczne w migrenie i innych pierwotnych bólach głowy.(A.Stępień Neurologia po Dyplomie Tom 5 nr 4 2010)
- Buse DC, Pearlman SH, Reed ML, Serrano D, Ng-Mak DS., Lipton RB. Opioid use and dependence among person with migraine: results of the AMPP study Headache, 2012; 52:18-36.
- Akademia Bólów Głowy, Warszawa 16-17.06.2023.